Resumen ejecutivo
Todos los días, los líderes enfrentan decisiones difíciles para garantizar que sus sistemas de salud puedan proteger a todos, en crisis y en calma.
Imagínese tomar esas decisiones en la oscuridad, con escasa información sobre dónde funciona o no la atención primaria de salud, la base de los sistemas de salud, y por qué.
Si bien los compromisos mundiales con la atención primaria de salud se remontan a décadas atrás, tan recientemente como en 2015, no existía un marco integral para la atención primaria de salud, y una vez que se establecieron los pilares esenciales definido, solo 25% se pudo evaluar a través de medidas bien establecidas.
La buena noticia: hemos recorrido un largo camino.
Después de ayudar a definir lo que la atención primaria de salud deberían parece, los Iniciativa de desempeño de la atención primaria de salud se ha asociado con 23 países hasta la fecha para desarrollar un perfil de signos vitales: una instantánea procesable que muestra las fortalezas y debilidades de la atención primaria de salud en el sistema de salud.
En un momento crucial para los sistemas de salud de todo el mundo, este informe hace un balance de lo que hemos aprendido de los signos vitales de la atención primaria de salud en 23 países:

Es posible definir y examinar la solidez de la atención primaria de salud de forma rigurosa y estandarizada. - y, por tanto, necesario priorizar un enfoque de atención primaria de salud en cualquier esfuerzo de recopilación de datos de salud nacional o mundial. Esto incluye elementos del sistema de salud. Capacidad que tradicionalmente parecían difíciles de medir, como la gobernanza, la atención en equipo o el compromiso de la comunidad.

Los datos de los perfiles de signos vitales confirman, con absoluta claridad, que el camino de cada país hacia una atención primaria de salud sólida debe adaptarse en gran medida para maximizar los recursos y el impacto. Si bien los países apuntan al mismo destino, comienzan con fortalezas y debilidades muy diversas. Una mejor medición puede identificar dónde es más necesaria la acción en cada país, ayudando así a los líderes a establecer prioridades estratégicas, aprovechar los recursos existentes de manera eficiente y efectiva, y acelerar el progreso hacia la Salud para Todos.

Necesitamos más y mejores datos de APS a escala mundial y subnacional, para que los líderes de todo el mundo puedan escuchar lo que dicen sus sistemas de salud sobre el estado de la atención primaria de salud. En particular, la calidad sigue siendo el aspecto menos medido de la atención primaria de salud. Rendimiento; y datos más matizados sobre Capital y Financiación puede brindar a los líderes la información que necesitan para gobernar sistemas de salud que respondan a las necesidades de todos, sin causar dificultades financieras. Al reinventar cómo se recopilan, armonizan y utilizan los datos de APS en el futuro, podemos garantizar que una mejor medición se traduzca en acciones concretas y responsabilidad.
Una atención primaria de salud sólida es la base de los sistemas de salud que pueden ayudar a gestionar la actual crisis de COVID-19, desarrollar la resiliencia ante amenazas futuras y lograr la cobertura sanitaria universal. Con más y mejor medición, es posible. El momento de actuar es ahora.
Introducción
La historia de cualquier crisis de salud a menudo comienza con un dilema común: alguien, en algún lugar, comienza a sentirse enfermo. En ciertas historias, la fuente es una infección o un infarto; en otros, son los primeros síntomas de cáncer o depresión. En diciembre de 2019, fue COVID-19.
Si bien no podemos predecir todos los desafíos de salud que surgirán, las preocupaciones de las personas en estos momentos a menudo giran en torno a preguntas familiares:
¿Debería buscar ayuda? ¿Hay un centro de salud cercano? ¿Cuánto tiempo, dinero o esfuerzo tomará? ¿Puedo confiar en el personal y los servicios? ¿Me ayudarán a mejorar?
Una atención primaria de salud sólida es la base de sistemas de salud sólidos, lo que garantiza que todas las personas puedan recibir la atención adecuada, en el momento adecuado y en su comunidad.
La pandemia de COVID-19 en curso es un claro ejemplo de lo que sucede cuando esta base no es lo suficientemente sólida. También debería ser una llamada de atención para que los líderes de todo el mundo inviertan en la atención primaria de salud como una prioridad, ahora.
Con más y mejores datos, el progreso es posible
La buena noticia es que hoy sabemos más que nunca sobre cómo debería ser una atención primaria de salud sólida y cómo se puede medir. Este no fue siempre el caso: tan recientemente como en 2015, no existía un marco integral para los componentes básicos de la atención primaria de salud en todos los países. Una vez que estos bloques de construcción fueron definido, solo 25% de ellos pudieron ser evaluados a través de medidas bien establecidas.
Esto significó que los líderes que eran responsables de gobernar los sistemas de salud rara vez tenían una imagen completa o precisa de dónde su sistema era fuerte y débil y, lo que es más importante, por qué.
los Iniciativa de desempeño de la atención primaria de salud (PHCPI) es una asociación que ha estado trabajando para llenar estos vacíos y traducir los datos en información sobre la que los líderes pueden actuar. Hasta la fecha, PHCPI ha trabajado con 23 países para desarrollar y publicar un perfil de signos vitales, una herramienta única en su tipo que ayuda a las partes interesadas a diagnosticar rápidamente las principales fortalezas y debilidades de la atención primaria de salud en su país..
Dado que los líderes de todo el mundo enfrentan decisiones difíciles para garantizar que los sistemas de salud protejan a todos en la pandemia y más allá, este informe tiene como objetivo compartir lo que la primera generación de perfiles de signos vitales puede decirnos sobre la medición y el fortalecimiento de la atención primaria de salud.
En última instancia, dado que las personas de todo el mundo exigen sistemas de salud sólidos que se necesitan desde hace mucho tiempo, los líderes deben comenzar por la base: la atención primaria de salud. Estas inversiones son tan vitales para la respuesta a la pandemia actual como lo serán para garantizar una recuperación rápida, desarrollar la resiliencia ante amenazas futuras y lograr nuestro objetivo común de cobertura sanitaria universal.
'Primario' por una razón
Una atención primaria de salud sólida puede satisfacer la gran mayoría de las diversas necesidades de salud de las personas a lo largo de la vida. La atención primaria de salud es un enfoque del sistema de salud que debe llegar y apoyar a todas las comunidades mediante:
- promover comportamientos saludables y chequeos de rutina
- prevenir enfermedades y lesiones
- proporcionar y coordinar los cuidados curativos, de rehabilitación y paliativos que las personas necesiten.
Es más probable que los trabajadores de la salud en entornos de atención primaria de salud conozcan las necesidades y el contexto únicos de la comunidad, y puedan establecer relaciones a largo plazo con las personas a las que sirven. Esto mantiene a las personas saludables en tiempos de calma, salva vidas en tiempos de crisis y aumenta la confianza colectiva y la participación en el sistema de salud en general.
Frente a una crisis como la del COVID-19, una atención primaria de salud sólida se convierte en la primera línea de la respuesta a la epidemia, que incluye:
- garantizar que las personas se hagan la prueba y vacunado
- secundario seguimiento de contactos e intercambio de información
- ayudar a las personas a controlar los síntomas a corto y largo plazo.
Una atención primaria de salud sólida también hace que el sistema de salud sea más resistente. Incluso en una emergencia, las personas necesitan otros servicios de salud esenciales—Incluidos los de salud materna o neonatal, salud sexual y reproductiva, enfermedades no transmisibles y más— para continuar sin interrupciones.

Medición de los signos vitales de la APS
Una atención primaria de salud sólida es mensurable - y por tanto alcanzable.
Una de las lecciones más importantes de los primeros 23 perfiles de signos vitales es que Es posible definir y examinar la solidez de la atención primaria de salud de forma rigurosa y estandarizada. Esto es algo que no se podía decir con confianza al comienzo de la era de los Objetivos de Desarrollo Sostenible y debería ayudar a disipar cualquier mito de que la atención primaria de salud es demasiado difícil de definir, medir o priorizar para los líderes.
Dicho esto, la atención primaria de salud sigue siendo un concepto complejo y multifacético que nunca podría resumirse en un solo número. Al reunir datos de diversas fuentes y extraer esta información de una manera accesible, el Perfil de Signos Vitales ayuda a los líderes a visualizar y actuar sobre las principales fortalezas y debilidades de la atención primaria de salud en su sistema de salud.
El perfil de signos vitales de primera generación se mide en cuatro pilares principales: Financiación, Capacidad, Rendimiento, y Capital.
Fundamentalmente, cada perfil de signos vitales actúa como una huella digital única. En todos los países que finalizaron un perfil de signos vitales de primera generación entre 2018 y septiembre de 2021, no hay dos que hayan visto la misma historia revelada en los cuatro pilares. Además, los países deben aumentar las inversiones en cada una de estas áreas, y prestar atención a cómo los diferentes dominios se influyen entre sí, para hacer realidad la promesa y el potencial completos de la atención primaria de salud.

Once países lanzaron los primeros perfiles de signos vitales en 2018 en la Conferencia mundial sobre atención primaria de salud en Kazajstán.
aprender más

Gobierno
otro
cápita $2894
pobreza 22%
gasto 2%
expectativa 68
mortalidad 290 por 100k
mortalidad 15 por 1k
mortalidad 18%
muerte
Nota metodológica
El VSP se construye a partir de una amplia gama de encuestas nacionales y bases de datos mundiales, además de los datos recopilados y notificados por los países.
Los datos del pilar Financiamiento provienen de la Base de datos de gasto en salud global de la Organización Mundial de la Salud, clasificada según el Sistema de Cuentas de Salud (SHA) 2011.
El pilar Capacidad se evalúa a través del Modelo de Progresión de la APS, una nueva herramienta de evaluación de métodos mixtos desarrollada por PHCPI para evaluar sistemáticamente las capacidades fundamentales para brindar atención primaria de salud de calidad.
El pilar de Desempeño se desarrolla a partir de varias fuentes comparables a nivel mundial, incluido el compilador STAT de DHS, SPA, SDI, OMS / UNICEF, Programa de TB de la OMS y el Informe de Monitoreo Global de JHC. En los casos en los que no se disponía de una fuente global, se intentó identificar un indicador similar utilizando datos disponibles localmente relevantes para el dominio específico.
El pilar de Equidad se crea utilizando datos de acceso de Encuestas Demográficas y de Salud (DHS) y datos de cobertura y resultados de DHS y Encuestas de Indicadores Múltiples por Conglomerados (MICS).
En todos los pilares, para aprovechar tantos datos disponibles como sea posible, los perfiles de signos vitales se basaron en la fuente de datos más reciente disponible para cada indicador y, por lo tanto, no todas las fuentes de datos representan el año de publicación.
¿Interesado en aprender aún más? La nota metodológica completa se puede encontrar aquí.
Lecciones de los pilares
El mayor valor agregado del perfil de signos vitales es su capacidad para ayudar a las partes interesadas nacionales a visualizar todo su sistema y actuar en todos los pilares de la atención primaria de salud. No obstante, surgieron algunas lecciones importantes en los países que completaron un perfil de signos vitales en el proceso de desarrollo y medición de cada pilar único. Haga clic en cada pilar para leer más:
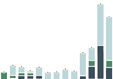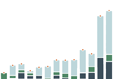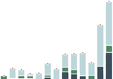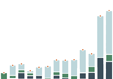
No existe una meta global para el gasto en atención primaria de salud (APS). Sin embargo, sabemos que la infraestructura, los proveedores y otros recursos críticos para la APS permanecer con fondos insuficientes en países de todo el mundo.
Para comprender mejor la inversión en APS, la herramienta de medición de perfiles de signos vitales se basa en el trabajo reciente del OMS realizar un seguimiento de los gastos de APS utilizando una medida y un enfoque estandarizados a nivel mundial. Este es un paso importante hacia la comprensión de cómo financiar la atención primaria de salud de manera más eficaz y eficiente.
Los datos de los países de VSP confirman que, en promedio, los gobiernos de los países de ingresos medianos altos gastan más per cápita en APS que los países de ingresos más bajos, aunque existe una amplia variación entre países con niveles de ingresos similares. Dado que las inversiones en atención primaria de salud desempeñan un papel fundamental en la promoción de la equidad y el acceso a los servicios de salud y, por lo tanto, también en el avance de la cobertura universal de salud y una mayor seguridad sanitaria, es fundamental aumentar los niveles de financiación para fortalecer la APS.
Un análisis más profundo de los datos de VSP revela que menos de la mitad del gasto de APS proviene de fuentes gubernamentales en países VSP de ingresos bajos y medios por igual., lo que ilustra una oportunidad para que los gobiernos continúen movilizando recursos internos para la APS en general, idealmente de fuentes públicas conjuntas. Extrapolando lo que sabemos sobre el gasto sanitario global a nivel mundial, Es probable que los gastos de bolsillo comprendan una parte sustancial de las otras fuentes de financiamiento para la atención primaria de salud.
Los altos costos de bolsillo, especialmente en el punto de entrega, pueden ser catastróficos para las personas y las familias, particularmente en las comunidades más marginadas. Incluso los costos modestos pueden disuadir a las personas de buscar la atención que necesitan, lo que puede poner en riesgo su salud y, como hemos visto durante el COVID-19, potencialmente la salud de los demás. Colocar la carga de los costos de la APS sobre las personas y las comunidades es una forma desigual de financiar la atención primaria de salud, que promete promover la equidad en la salud cuando es fuerte y eficaz.
Esta es la razón por la que los esfuerzos para fortalecer el financiamiento de la APS no pueden centrarse únicamente en aumentar el gasto general dentro de un país., que corre el riesgo de marginar aún más a las poblaciones vulnerables si se les deja pagar la factura mediante copagos y otros gastos de bolsillo. Sin embargo, para identificar y abordar las posibles desigualdades, Los líderes necesitan más y mejor información sobre el financiamiento específico de la APS para tener una idea más clara de dónde provienen los fondos.
Gasto per cápita en APS desglosado por fuente de financiamiento
Nota metodológica
Dado que los perfiles de signos vitales se completaron a lo largo de varios años, los datos de financiamiento en este gráfico se estandarizaron para el año de datos 2018 de la Organización Mundial de la Salud. Base de datos de gasto mundial en salud. Como tal, las estadísticas de financiamiento utilizadas en este informe pueden no coincidir con las cifras publicadas en los VSP originales de los países y solo incluyen aquellos VSP que utilizan SHA 2011.
Además de necesitar más y mejores datos sobre quién asume los costos de la atención primaria de salud, los países necesitan datos más detallados sobre el gasto en salud sobre dónde y hacia qué se canalizan los fondos de APS, y si estas inversiones están produciendo los resultados deseados. Sin esto, los países no pueden saber qué inversiones, por ejemplo, aumentar el personal de enfermería y los médicos o financiar avances tecnológicos, tienen un mayor impacto en la capacidad, el desempeño y la equidad de la APS. Los países también pueden buscar disminuir las ineficiencias causadas por la duplicación debido a múltiples flujos y fondos de financiamiento, así como dentro del proceso de compra, es decir, cómo se gastan los fondos de APS y cómo se les paga a los proveedores de servicios, por ejemplo. Si bien se han logrado avances para dar forma a una medida global del gasto en APS para una posible comparación entre países, se necesita más trabajo en las medidas a nivel de país con suficiente contexto para impulsar las decisiones de política local.
Los problemas del financiamiento de la APS solo se han vuelto más complejos con la pandemia, como se describe en un informe reciente del Banco Mundial sobre financiamiento de la salud en la época del COVID-19. Frente al COVID-19, el gasto público se disparó para hacer frente a los impactos económicos y de salud, lo que provocó un aumento de la deuda pública. Como resultado, ahora se espera que los gastos del gobierno disminuyan a corto plazo. Si bien el nivel de gasto público futuro en salud es incierto, se prevé que los gastos de bolsillo disminuyan, pero principalmente como resultado de atención esencial y de rutina perdida o diferida, en lugar de mayores porciones de financiamiento gubernamental o externo para la atención médica costos. En crisis pasadas, la reducción de fondos para la APS afectó críticamente los servicios y transfirió los costos a las personas. Durante crisis como estas, y especialmente en los entornos de ingresos más bajos, los países se benefician de la financiación de los donantes comprometidos a complementar los recursos nacionales para la atención primaria de salud integral.
En general, proteger y aumentar las inversiones en atención primaria de salud y salud comunitaria, especialmente en comunidades vulnerables, será fundamental para mantener el rendimiento del sistema de salud durante esta crisis y satisfacer la necesidad de mejoras en la calidad y el acceso ya identificadas antes de la pandemia.
Para lograr la cobertura sanitaria universal y garantizar que nadie se quede atrás, maximizar el gasto público para la APS es un primer paso importante. Al mismo tiempo, debemos trabajar para aumentar la disponibilidad y la calidad de los datos de financiamiento de la APS. Tanto en manos de la sociedad civil como de los tomadores de decisiones, más y mejores datos aumentarán la capacidad de los países para brindar una atención primaria de salud sólida a sus comunidades.
La “capacidad” de un sistema de atención primaria de salud se refiere a las propiedades fundamentales del sistema que le permiten brindar atención primaria de salud (APS) de alta calidad.
Se necesitan muchos elementos estructurales diferentes para lograr un sistema de salud de alto funcionamiento.
Además de las capacidades más visibles asociadas con la atención de calidad en el punto de servicio, como un número adecuado de proveedores de atención capacitados y suficientes medicamentos y suministros, hay elementos adicionales en juego detrás de escena.
Estos incluyen actividades lideradas por países como planificación, adquisiciones, gestión de personal y participación comunitaria, así como elementos menos tangibles como liderazgo y confianza. Debido a que todos y cada uno de estos componentes de la atención primaria de salud influyen en la forma en que las personas buscan atención, es fundamental evaluarlos de manera integral y obtener una imagen completa de la capacidad del sistema de salud.
La buena noticia es que una herramienta novedosa utilizada para los VSP llamada Modelo de progresión de PHC demuestra que este nivel de recopilación de datos sólidos sobre la capacidad es posible. los Modelo de progresión de la APS representa la primera medición integral y estandarizada de métodos mixtos de la capacidad del sistema de APS. Esta herramienta define los componentes clave de la capacidad del sistema de APS y aprovecha las fuentes de datos tanto cuantitativos como cualitativos en tres dominios: Gobernancia, Entradas, y Salud de la población y gestión de instalaciones.
Un enfoque novedoso de cómo
Se mide la capacidad de PHC
los Modelo de progresión de la APS representa la primera medición integral y estandarizada de métodos mixtos de la capacidad del sistema de APS. Analiza 33 medidas, cada una de las cuales se puntúa desde el Nivel 1 (bajo) hasta el Nivel 4 (alto). Para asegurar suficientes datos, el proceso del Modelo de Progresión ayudó a los países a identificar, recopilar y sintetizar información de una amplia gama de conjuntos de datos, documentos e informantes clave. El modelo de progresión de cada país aprovecha una combinación única de fuentes de datos, con entrevistas abarcando el gobierno, la sociedad civil, el mundo académico, los socios para el desarrollo, el sector privado y más.
El gráfico de esta sección muestra los datos de capacidad recopilados en los países VSP que completaron un modelo de progresión.
Aunque cada país tiene un perfil de capacidad de APS único, ver estos datos juntos resalta algunos patrones que vale la pena explorar. Históricamente, ciertas capacidades se han comprendido menos y han recibido menos inversión. Estos incluyen elementos que se relacionan con la forma en que un sistema de salud está cumpliendo y trabajando con las personas y las comunidades, tales como: responsabilidad social, participación comunitaria y trabajadores de salud comunitarios.
Se encontró que muchos países VSP tienen niveles más bajos de estas capacidades, lo que sugiere que pueden ser áreas clave de enfoque para la mejora de la APS. Por ejemplo, la mayoría de los países VSP tienen sistemas de vigilancia para rastrear métricas de enfermedades. Pero pocos han alcanzado una capacidad adecuada para capacidades menos visibles, como el establecimiento de prioridades locales y el liderazgo, que permiten transformar los datos en una mejor salud de la población. Varios países habían alcanzado un nivel más alto en su capacidad para pagar a los trabajadores de la salud, pero carecían de sistemas para distribuir equitativamente esa fuerza de trabajo de la APS para garantizar que la atención se brindara en el lugar y el momento adecuados.
Niveles de capacidad de APS en todos los países
Nota metodológica
Dependiendo de cuándo completaron sus modelos de progresión, los países evaluaron su capacidad de atención primaria de salud utilizando una de las dos versiones del modelo de progresión. Para permitir la comparabilidad en este informe, PHCPI se sometió a un proceso de revisión para armonizar las medidas utilizadas en las dos versiones. Se determinó que todas las medidas excepto una eran similares en las dos versiones. No había una medida equivalente para las "competencias del personal de atención primaria de salud" en la versión anterior, por lo que esta medida se excluyó del análisis. Para obtener más información sobre cualquiera de los indicadores específicos que aparecen en los gráficos de capacidad, incluidas sus definiciones y medidas, explore el modelo de progresión de la APS detallado rúbrica.
Es importante destacar que la combinación única de datos en el Modelo de Progresión y el proceso de colaboración para descubrir los datos con las partes interesadas del país revelaron conocimientos vitales para informar la acción del país en áreas más débiles de la Capacidad de APS.
Las metas específicas descritas en la rúbrica del Modelo de Progresión también pueden actuar como un modelo de mejores prácticas para la Capacidad de APS que los países pueden esforzarse por implementar, aprendiendo unos de otros a lo largo del camino.

Liderazgo de APS (Nivel 3)
Tiempo MarruecosLos datos revelaron un sólido liderazgo y responsabilidad en la APS a nivel nacional, y la retroalimentación cualitativa de las direcciones subnacionales reveló una historia más compleja. El VSP identificó algunas brechas en los mecanismos de coordinación entre las entidades nacionales, regionales y locales. En particular, los líderes locales, especialmente en algunas áreas remotas, enfrentaron desafíos presupuestarios o de personal que afectaron su capacidad para canalizar eficazmente los recursos disponibles hacia la APS. Con esta constatación, el gobierno ahora está tomando medidas para tender puentes y mejorar el liderazgo de la APS en todos los niveles en todo el país, incluida la garantía de que todos los niveles del gobierno participen en el establecimiento de las prioridades de mejora de la APS (es decir, el establecimiento de prioridades locales). El Ministerio ya está planificando trabajar con sus contrapartes regionales para desarrollar e implementar planes de acción relevantes y operativos, incluido un tablero para monitorear el desempeño de la APS, basándose en la próxima publicación de la Estrategia Nacional de APS a fines del otoño de 2021.

Personal sanitario (nivel 2)
En Colombia, el gobierno sabía que la disponibilidad y la calidad de la fuerza laboral de salud eran áreas de crecimiento antes de comenzar el VSP. El Modelo de Progresión ayudó a articular oportunidades específicas para mejorar la colaboración entre los sectores del gobierno central y regional y las instituciones no gubernamentales para apoyar a la fuerza laboral de la APS (es decir, acción multisectorial). Por ejemplo, aunque existen mecanismos y regulaciones para apoyar la coordinación entre los Ministerios de Salud y Educación, las instituciones educativas tienen un alto grado de autonomía a la hora de decidir qué programas abrir y cuántos estudiantes aceptar, y es importante garantizarlos. Las decisiones apoyan las prioridades y objetivos nacionales para fortalecer la formación y la calidad del personal sanitario. La evaluación también identificó la necesidad de mejorar los mecanismos para distribuir equitativamente a los trabajadores de la salud en las áreas rurales y urbanas (es decir, densidad y distribución de la fuerza laboral), y alentó a los Ministerios de Salud, Educación y Trabajo a aumentar la coordinación para que los trabajadores de APS tengan garantizada una compensación adecuada y protección social. e incentivos sin importar dónde vivan y trabajen. Por último, la evaluación destacó que la organización de equipos de atención médica multidisciplinarios sería una forma impactante de brindar servicios de atención primaria de salud de manera más eficiente y satisfacer mejor las necesidades de las comunidades locales.

Compromiso con la comunidad (nivel 1)
En el momento Mozambique completado su Modelo de Progresión, el Ministerio de Salud ya había comenzado a desarrollar una Estrategia de Subsistema de Salud Comunitaria, para aprovechar la participación de la salud comunitaria. Las partes interesadas no se sorprendieron de que el sistema estuviera funcionando en el Nivel 1 de 4 en la participación de la comunidad a nivel nacional. Sin embargo, a través de entrevistas con informantes clave y análisis subnacionales, el equipo de evaluación identificó algunos ejemplos positivos de fuerte participación comunitaria en regiones específicas de Mozambique y enfoques que podrían servir como modelos para el resto del país. Estos conocimientos se están utilizando ahora para informar planes para aumentar la participación de los miembros de la comunidad en la nueva estrategia. El Ministerio de Salud planea promover el uso de Tarjetas de Puntaje Comunitarias y Comités de Gestión de Salud, y formalizar sistemas para incorporar insumos regionales y locales en la toma de decisiones dentro de la estrategia.
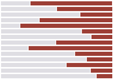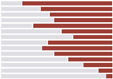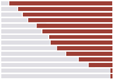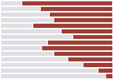
Para transformar la atención primaria de salud, los países deben comprender claramente si el sistema existente atiende a todas las comunidades y en qué medida. El pilar de Desempeño del VSP se ubica en el centro de este problema al evaluar qué tan bien se está desempeñando la atención primaria de salud (APS) en términos de tres dominios que se refuerzan mutuamente: acceso, calidad y cobertura del servicio.
Al observar los datos de desempeño combinados dentro y entre los países de VSP, está claro que queda un margen sustancial de mejora en los tres dominios.
- Acceso es bastante variable entre los países de VSP, y casi un tercio de las personas en los países de VSP reportan barreras sustanciales para la atención. La mayoría de las veces, los perfiles de signos vitales encontraron mayores barreras percibidas debido al costo financiero que a la geografía.
- Tiempo Calidad Los valores también son bastante variables entre los países VSP, y casi todos muestran déficits importantes. En las muchas áreas donde faltan datos de calidad, el desempeño en Calidad es probablemente incluso peor de lo que muestran los datos disponibles, como sugiere un creciente cuerpo de investigación sobre sistemas de salud de alta calidad. De hecho, a los tres países VSP con los índices de calidad más altos les faltaba más de la mitad de sus indicadores. Los desafíos subyacentes en la calidad solo pueden verse y abordarse con inversiones intencionales en datos de calidad de la APS.
- Para Cobertura de servicio, donde hay mayor disponibilidad de datos, apenas más de la mitad de todas las personas en los países de VSP recibieron los servicios necesarios o recomendados, y el país con mejor desempeño apenas superó la cobertura 70%. Sin embargo, incluso cuando se dispone de una amplia gama de servicios, los líderes deben asegurarse de que los servicios sean efectivos y de alta calidad, razón por la cual se deben tener en cuenta todos los elementos del Desempeño.
Tres dominios del desempeño de la APS:
Acceso: La capacidad de las personas para obtener la atención primaria de salud que necesitan cuando la necesitan, sin importar dónde vivan o cuánto dinero tengan.
Calidad: Servicios de PHC que cumplen con los estándares necesarios para la atención integral, la continuidad de la atención, el centrado en la persona, la disponibilidad y competencia del proveedor y las prácticas de seguridad.
Cobertura del servicio: La proporción de la población que recibe la gama de servicios esenciales que necesita, incluidas las enfermedades infecciosas, la salud maternoinfantil y las enfermedades no transmisibles. Estas intervenciones se seleccionan de la Índice de cobertura de servicios UHC, y la gran mayoría puede prestarse a través de una sólida atención primaria de salud.
En conjunto, estos dominios revelan cuánto trabajo queda por mejorar para mejorar el desempeño de la atención primaria de salud. Mayor inversión en todas las áreas de desempeño, que también depende de fuertes pilares vecinos de financiamiento, capacidad y equidad.-Será necesario construir sistemas que satisfagan las necesidades de salud de las personas.
Desde una perspectiva de medición, el pilar de Desempeño, y la Calidad en particular, también destaca que los datos faltantes continúan representando un obstáculo importante para garantizar una atención primaria de salud sólida y equitativa.
Para completar este pilar del VSP, PHCPI recomendó un conjunto básico de indicadores de desempeño extraídos de conjuntos de datos de prestación de servicios globales. Además, la mayoría de los países VSP también complementaron su evaluación con datos extraídos de fuentes nacionales, lo que ilustra que el desempeño se puede evaluar de manera efectiva a través de una combinación de fuentes de datos locales y globales.
Como se muestra, a menudo faltaban datos en cada dominio de desempeño a pesar de estos esfuerzos innovadores para obtener información de fuentes locales y globales. Y aunque los países generalmente tenían más datos disponibles para la cobertura y el acceso al servicio, solo el 45% de los indicadores de calidad en el VSP tenían datos disponibles. Estas brechas significaron que algunas medidas importantes de la calidad de la APS, como la puntualidad, la motivación del proveedor y la coordinación de la atención, no podían incluirse en el VSP en absoluto.
Incluso para la Cobertura del Servicio de APS, que tiene la mayor disponibilidad de datos del Índice de Cobertura de UHC global, la imagen de los datos podría fortalecerse en el futuro. Por ejemplo, sabemos que es más probable que los países tengan datos disponibles sobre enfermedades infecciosas y salud maternoinfantil, y es menos probable que tengan datos sobre intervenciones de seguimiento para enfermedades no transmisibles, aunque combinadas, las ENT representan la principal causa de muerte prematura y discapacidad en todo el mundo. Esto significa que muchos países pueden estar perdiendo conocimientos fundamentales sobre cómo la atención primaria de salud gestiona y responde a estas necesidades de salud. Además, los líderes deben preguntarse no solo qué servicios se están prestando, sino cómo se están prestando, para que los países puedan moverse. de la fragmentación a la integración centrada en la persona.
De cara al futuro, es imperativo que los países sigan mejorando los procesos de recopilación de datos para satisfacer las necesidades de salud de las personas y fortalecer el desempeño de la APS. Con más y mejores datos de APS, los países pueden identificar dónde necesitan mejorar más y dirigir recursos a áreas que se pasan por alto, como la calidad, que pueden acelerar el progreso de la APS.
Desempeño en tres dominios, por país
Nota metodológica
El dominio de rendimiento analiza tres dimensiones clave de la prestación de servicios:- El acceso incluye mediciones de las barreras financieras y geográficas percibidas para la atención utilizando datos de las Encuestas demográficas y de salud (DHS) de USAID.
- Las medidas de calidad de la atención incluyen indicadores de atención integral, continuidad de la atención, centrado en la persona, disponibilidad y competencia del proveedor y prácticas de seguridad.
- La cobertura mide la proporción de la población que necesita servicios que los reciben. Estos servicios incluyen una amplia gama de servicios clínicos centrados en la atención primaria de salud, según el índice de cobertura de servicios de salud universal de los servicios de salud esenciales del informe conjunto OMS / Grupo del Banco Mundial de diciembre de 2017.
En los casos en los que no se disponía de una fuente global, se intentó identificar un indicador similar utilizando datos disponibles localmente relevantes para el dominio específico.
Brechas de datos en los índices de calidad, cobertura de servicio y acceso
Nota metodológica
Para permitir que los datos estén completos, algunos países utilizaron fuentes alternativas de datos disponibles localmente y apropiados al contexto para los indicadores. El equipo del informe de la PHCPI revisó todos esos indicadores para asegurarse de que se midieran conceptos similares y se excluyeran los indicadores en los casos en que las fuentes de datos alternativas no proporcionaran una medida comparable.
No podemos decir que un sistema de salud está funcionando bien si no está funcionando bien para todas las personas, especialmente las comunidades más vulnerables de un país.
Los VSP aprovechan los datos relacionados con tres fuentes comunes de disparidades en salud (riqueza, nivel de educación y la división rural y urbana) para evaluar tres dimensiones críticas de la equidad: acceso, cobertura y resultados. Para demostrar una prestación de servicios equitativa basada en la atención primaria de salud (APS), un país debe desempeñarse bien en las tres dimensiones.
Los datos de los VSP mostraron que todos los países, independientemente de sus ingresos o niveles de rendimiento o capacidad de la APS, tenían un margen significativo de mejora en al menos una dimensión de la equidad. Esto revela que los países no pueden basarse únicamente en una medida única de equidad para comprender si las comunidades están desatendidas y que no existe una fórmula o camino común para lograr la equidad.
Si bien el pilar de la equidad ayuda a proporcionar un primer “diagnóstico” de las inequidades, las causas fundamentales de un país a otro son difíciles de determinar sin información adicional. Por ejemplo, los países con más gasto público en APS también tendían a tener menores disparidades en las barreras de acceso percibidas debido al costo. Emparejar los datos de equidad con otros aspectos de la APS permite a los países explorar las posibles relaciones y fuentes de inequidad, así como las mejores formas de abordarlas.
El viaje de cada país hacia una atención médica equitativa será diferente. Más y mejores datos les ayudarán a elaborar planos de sistemas de salud que tengan una base sólida en la APS y la mejor oportunidad para brindar a todas las personas la atención que necesitan y merecen.
Valores de equidad de PHC por país
Valores de equidad de PHC por indicador
Valores de equidad de PHC por indicador
Nota metodológica
El pilar de la equidad se compone de tres indicadores clave. El indicador de "equidad en el acceso" utiliza datos de encuestas demográficas y de salud (DHS) del DHS STAT compilador para calcular diferencias en las barreras financieras percibidas para la atención entre los quintiles de riqueza más altos y más bajos del país. El indicador de "equidad en la cobertura" usmis datos del Monitor de Equidad Sanitaria de la OMS para evaluar la diferencia en la cobertura efectiva deservicios de salud infantil e infantil entre madres con educación secundaria en comparación con aquellas sin educación. El indicador de "equidad en los resultados" también utiliza datos del Monitor de Equidad en Salud de la OMS para indicar la diferencia en la mortalidad de niños menores de cinco años.ren residiendo en áreas urbanas y rurales del país VSP. Los países incluidos en las cifras son aquellos con datos completos de equidad.
Acceso
% con barreras percibidas debido al costo, por quintil de riqueza (menor ● vs. mayor ✚)
Cobertura
% de los servicios de RMNCH cubiertos, según la educación de la madre (sin educación ● frente a educación secundaria ✚)
Resultados
Tasa de mortalidad de menores de cinco años, por residencia (● rural vs. urbana ✚)
➕ Financiamiento
Se necesita mucho más inversión gubernamental en la atención primaria de salud, junto con datos más detallados para comprender mejor quién asume el costo, de dónde provienen los fondos y cómo se gastan los fondos.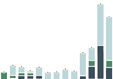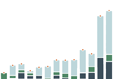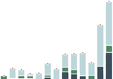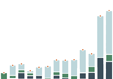
No existe una meta global para el gasto en atención primaria de salud (APS). Sin embargo, sabemos que la infraestructura, los proveedores y otros recursos críticos para la APS permanecer con fondos insuficientes en países de todo el mundo.
Para comprender mejor la inversión en APS, la herramienta de medición de perfiles de signos vitales se basa en el trabajo reciente del OMS realizar un seguimiento de los gastos de APS utilizando una medida y un enfoque estandarizados a nivel mundial. Este es un paso importante hacia la comprensión de cómo financiar la atención primaria de salud de manera más eficaz y eficiente.
Los datos de los países de VSP confirman que, en promedio, los gobiernos de los países de ingresos medianos altos gastan más per cápita en APS que los países de ingresos más bajos, aunque existe una amplia variación entre países con niveles de ingresos similares. Dado que las inversiones en atención primaria de salud desempeñan un papel fundamental en la promoción de la equidad y el acceso a los servicios de salud y, por lo tanto, también en el avance de la cobertura universal de salud y una mayor seguridad sanitaria, es fundamental aumentar los niveles de financiación para fortalecer la APS.
Un análisis más profundo de los datos de VSP revela que menos de la mitad del gasto de APS proviene de fuentes gubernamentales en países VSP de ingresos bajos y medios por igual., lo que ilustra una oportunidad para que los gobiernos continúen movilizando recursos internos para la APS en general, idealmente de fuentes públicas conjuntas. Extrapolando lo que sabemos sobre el gasto sanitario global a nivel mundial, Es probable que los gastos de bolsillo comprendan una parte sustancial de las otras fuentes de financiamiento para la atención primaria de salud.
Los altos costos de bolsillo, especialmente en el punto de entrega, pueden ser catastróficos para las personas y las familias, particularmente en las comunidades más marginadas. Incluso los costos modestos pueden disuadir a las personas de buscar la atención que necesitan, lo que puede poner en riesgo su salud y, como hemos visto durante el COVID-19, potencialmente la salud de los demás. Colocar la carga de los costos de la APS sobre las personas y las comunidades es una forma desigual de financiar la atención primaria de salud, que promete promover la equidad en la salud cuando es fuerte y eficaz.
Esta es la razón por la que los esfuerzos para fortalecer el financiamiento de la APS no pueden centrarse únicamente en aumentar el gasto general dentro de un país., que corre el riesgo de marginar aún más a las poblaciones vulnerables si se les deja pagar la factura mediante copagos y otros gastos de bolsillo. Sin embargo, para identificar y abordar las posibles desigualdades, Los líderes necesitan más y mejor información sobre el financiamiento específico de la APS para tener una idea más clara de dónde provienen los fondos.
Gasto per cápita en APS desglosado por fuente de financiamiento
Nota metodológica
Dado que los perfiles de signos vitales se completaron a lo largo de varios años, los datos de financiamiento en este gráfico se estandarizaron para el año de datos 2018 de la Organización Mundial de la Salud. Base de datos de gasto mundial en salud. Como tal, las estadísticas de financiamiento utilizadas en este informe pueden no coincidir con las cifras publicadas en los VSP originales de los países y solo incluyen aquellos VSP que utilizan SHA 2011.
Además de necesitar más y mejores datos sobre quién asume los costos de la atención primaria de salud, los países necesitan datos más detallados sobre el gasto en salud sobre dónde y hacia qué se canalizan los fondos de APS, y si estas inversiones están produciendo los resultados deseados. Sin esto, los países no pueden saber qué inversiones, por ejemplo, aumentar el personal de enfermería y los médicos o financiar avances tecnológicos, tienen un mayor impacto en la capacidad, el desempeño y la equidad de la APS. Los países también pueden buscar disminuir las ineficiencias causadas por la duplicación debido a múltiples flujos y fondos de financiamiento, así como dentro del proceso de compra, es decir, cómo se gastan los fondos de APS y cómo se les paga a los proveedores de servicios, por ejemplo. Si bien se han logrado avances para dar forma a una medida global del gasto en APS para una posible comparación entre países, se necesita más trabajo en las medidas a nivel de país con suficiente contexto para impulsar las decisiones de política local.
Los problemas del financiamiento de la APS solo se han vuelto más complejos con la pandemia, como se describe en un informe reciente del Banco Mundial sobre financiamiento de la salud en la época del COVID-19. Frente al COVID-19, el gasto público se disparó para hacer frente a los impactos económicos y de salud, lo que provocó un aumento de la deuda pública. Como resultado, ahora se espera que los gastos del gobierno disminuyan a corto plazo. Si bien el nivel de gasto público futuro en salud es incierto, se prevé que los gastos de bolsillo disminuyan, pero principalmente como resultado de atención esencial y de rutina perdida o diferida, en lugar de mayores porciones de financiamiento gubernamental o externo para la atención médica costos. En crisis pasadas, la reducción de fondos para la APS afectó críticamente los servicios y transfirió los costos a las personas. Durante crisis como estas, y especialmente en los entornos de ingresos más bajos, los países se benefician de la financiación de los donantes comprometidos a complementar los recursos nacionales para la atención primaria de salud integral.
En general, proteger y aumentar las inversiones en atención primaria de salud y salud comunitaria, especialmente en comunidades vulnerables, será fundamental para mantener el rendimiento del sistema de salud durante esta crisis y satisfacer la necesidad de mejoras en la calidad y el acceso ya identificadas antes de la pandemia.
Para lograr la cobertura sanitaria universal y garantizar que nadie se quede atrás, maximizar el gasto público para la APS es un primer paso importante. Al mismo tiempo, debemos trabajar para aumentar la disponibilidad y la calidad de los datos de financiamiento de la APS. Tanto en manos de la sociedad civil como de los tomadores de decisiones, más y mejores datos aumentarán la capacidad de los países para brindar una atención primaria de salud sólida a sus comunidades.
➕ Capacidad
Es posible y necesaria una recopilación sólida de datos sobre la capacidad del sistema de salud. Al aprovechar una combinación de datos cualitativos y cuantitativos, los líderes de los países tienen la mejor oportunidad de descubrir las brechas que afectan el funcionamiento de un sistema de salud y actuar para mejorar la atención primaria de salud.
La “capacidad” de un sistema de atención primaria de salud se refiere a las propiedades fundamentales del sistema que le permiten brindar atención primaria de salud (APS) de alta calidad.
Se necesitan muchos elementos estructurales diferentes para lograr un sistema de salud de alto funcionamiento.
Además de las capacidades más visibles asociadas con la atención de calidad en el punto de servicio, como un número adecuado de proveedores de atención capacitados y suficientes medicamentos y suministros, hay elementos adicionales en juego detrás de escena.
Estos incluyen actividades lideradas por países como planificación, adquisiciones, gestión de personal y participación comunitaria, así como elementos menos tangibles como liderazgo y confianza. Debido a que todos y cada uno de estos componentes de la atención primaria de salud influyen en la forma en que las personas buscan atención, es fundamental evaluarlos de manera integral y obtener una imagen completa de la capacidad del sistema de salud.
La buena noticia es que una herramienta novedosa utilizada para los VSP llamada Modelo de progresión de PHC demuestra que este nivel de recopilación de datos sólidos sobre la capacidad es posible. los Modelo de progresión de la APS representa la primera medición integral y estandarizada de métodos mixtos de la capacidad del sistema de APS. Esta herramienta define los componentes clave de la capacidad del sistema de APS y aprovecha las fuentes de datos tanto cuantitativos como cualitativos en tres dominios: Gobernancia, Entradas, y Salud de la población y gestión de instalaciones.
Un enfoque novedoso de cómo
Se mide la capacidad de PHC
los Modelo de progresión de la APS representa la primera medición integral y estandarizada de métodos mixtos de la capacidad del sistema de APS. Analiza 33 medidas, cada una de las cuales se puntúa desde el Nivel 1 (bajo) hasta el Nivel 4 (alto). Para asegurar suficientes datos, el proceso del Modelo de Progresión ayudó a los países a identificar, recopilar y sintetizar información de una amplia gama de conjuntos de datos, documentos e informantes clave. El modelo de progresión de cada país aprovecha una combinación única de fuentes de datos, con entrevistas abarcando el gobierno, la sociedad civil, el mundo académico, los socios para el desarrollo, el sector privado y más.
El gráfico de esta sección muestra los datos de capacidad recopilados en los países VSP que completaron un modelo de progresión.
Aunque cada país tiene un perfil de capacidad de APS único, ver estos datos juntos resalta algunos patrones que vale la pena explorar. Históricamente, ciertas capacidades se han comprendido menos y han recibido menos inversión. Estos incluyen elementos que se relacionan con la forma en que un sistema de salud está cumpliendo y trabajando con las personas y las comunidades, tales como: responsabilidad social, participación comunitaria y trabajadores de salud comunitarios.
Se encontró que muchos países VSP tienen niveles más bajos de estas capacidades, lo que sugiere que pueden ser áreas clave de enfoque para la mejora de la APS. Por ejemplo, la mayoría de los países VSP tienen sistemas de vigilancia para rastrear métricas de enfermedades. Pero pocos han alcanzado una capacidad adecuada para capacidades menos visibles, como el establecimiento de prioridades locales y el liderazgo, que permiten transformar los datos en una mejor salud de la población. Varios países habían alcanzado un nivel más alto en su capacidad para pagar a los trabajadores de la salud, pero carecían de sistemas para distribuir equitativamente esa fuerza de trabajo de la APS para garantizar que la atención se brindara en el lugar y el momento adecuados.
Niveles de capacidad de APS en todos los países
Nota metodológica
Dependiendo de cuándo completaron sus modelos de progresión, los países evaluaron su capacidad de atención primaria de salud utilizando una de las dos versiones del modelo de progresión. Para permitir la comparabilidad en este informe, PHCPI se sometió a un proceso de revisión para armonizar las medidas utilizadas en las dos versiones. Se determinó que todas las medidas excepto una eran similares en las dos versiones. No había una medida equivalente para las "competencias del personal de atención primaria de salud" en la versión anterior, por lo que esta medida se excluyó del análisis. Para obtener más información sobre cualquiera de los indicadores específicos que aparecen en los gráficos de capacidad, incluidas sus definiciones y medidas, explore el modelo de progresión de la APS detallado rúbrica.
Es importante destacar que la combinación única de datos en el Modelo de Progresión y el proceso de colaboración para descubrir los datos con las partes interesadas del país revelaron conocimientos vitales para informar la acción del país en áreas más débiles de la Capacidad de APS.
Las metas específicas descritas en la rúbrica del Modelo de Progresión también pueden actuar como un modelo de mejores prácticas para la Capacidad de APS que los países pueden esforzarse por implementar, aprendiendo unos de otros a lo largo del camino.

Liderazgo de APS (Nivel 3)
Tiempo MarruecosLos datos revelaron un sólido liderazgo y responsabilidad en la APS a nivel nacional, y la retroalimentación cualitativa de las direcciones subnacionales reveló una historia más compleja. El VSP identificó algunas brechas en los mecanismos de coordinación entre las entidades nacionales, regionales y locales. En particular, los líderes locales, especialmente en algunas áreas remotas, enfrentaron desafíos presupuestarios o de personal que afectaron su capacidad para canalizar eficazmente los recursos disponibles hacia la APS. Con esta constatación, el gobierno ahora está tomando medidas para tender puentes y mejorar el liderazgo de la APS en todos los niveles en todo el país, incluida la garantía de que todos los niveles del gobierno participen en el establecimiento de las prioridades de mejora de la APS (es decir, el establecimiento de prioridades locales). El Ministerio ya está planificando trabajar con sus contrapartes regionales para desarrollar e implementar planes de acción relevantes y operativos, incluido un tablero para monitorear el desempeño de la APS, basándose en la próxima publicación de la Estrategia Nacional de APS a fines del otoño de 2021.

Personal sanitario (nivel 2)
En Colombia, el gobierno sabía que la disponibilidad y la calidad de la fuerza laboral de salud eran áreas de crecimiento antes de comenzar el VSP. El Modelo de Progresión ayudó a articular oportunidades específicas para mejorar la colaboración entre los sectores del gobierno central y regional y las instituciones no gubernamentales para apoyar a la fuerza laboral de la APS (es decir, acción multisectorial). Por ejemplo, aunque existen mecanismos y regulaciones para apoyar la coordinación entre los Ministerios de Salud y Educación, las instituciones educativas tienen un alto grado de autonomía a la hora de decidir qué programas abrir y cuántos estudiantes aceptar, y es importante garantizarlos. Las decisiones apoyan las prioridades y objetivos nacionales para fortalecer la formación y la calidad del personal sanitario. La evaluación también identificó la necesidad de mejorar los mecanismos para distribuir equitativamente a los trabajadores de la salud en las áreas rurales y urbanas (es decir, densidad y distribución de la fuerza laboral), y alentó a los Ministerios de Salud, Educación y Trabajo a aumentar la coordinación para que los trabajadores de APS tengan garantizada una compensación adecuada y protección social. e incentivos sin importar dónde vivan y trabajen. Por último, la evaluación destacó que la organización de equipos de atención médica multidisciplinarios sería una forma impactante de brindar servicios de atención primaria de salud de manera más eficiente y satisfacer mejor las necesidades de las comunidades locales.

Compromiso con la comunidad (nivel 1)
En el momento Mozambique completado su Modelo de Progresión, el Ministerio de Salud ya había comenzado a desarrollar una Estrategia de Subsistema de Salud Comunitaria, para aprovechar la participación de la salud comunitaria. Las partes interesadas no se sorprendieron de que el sistema estuviera funcionando en el Nivel 1 de 4 en la participación de la comunidad a nivel nacional. Sin embargo, a través de entrevistas con informantes clave y análisis subnacionales, el equipo de evaluación identificó algunos ejemplos positivos de fuerte participación comunitaria en regiones específicas de Mozambique y enfoques que podrían servir como modelos para el resto del país. Estos conocimientos se están utilizando ahora para informar planes para aumentar la participación de los miembros de la comunidad en la nueva estrategia. El Ministerio de Salud planea promover el uso de Tarjetas de Puntaje Comunitarias y Comités de Gestión de Salud, y formalizar sistemas para incorporar insumos regionales y locales en la toma de decisiones dentro de la estrategia.
➕ Rendimiento
Existe un margen sustancial de mejora en el acceso, la calidad y la cobertura de los servicios de atención primaria de salud; y la calidad sigue siendo la dimensión menos medida del desempeño de la atención primaria de salud, incluso después de los esfuerzos innovadores para llenar las lagunas de datos a través de fuentes locales.
Para transformar la atención primaria de salud, los países deben comprender claramente si el sistema existente atiende a todas las comunidades y en qué medida. El pilar de Desempeño del VSP se ubica en el centro de este problema al evaluar qué tan bien se está desempeñando la atención primaria de salud (APS) en términos de tres dominios que se refuerzan mutuamente: acceso, calidad y cobertura del servicio.
Al observar los datos de desempeño combinados dentro y entre los países de VSP, está claro que queda un margen sustancial de mejora en los tres dominios.
- Acceso es bastante variable entre los países de VSP, y casi un tercio de las personas en los países de VSP reportan barreras sustanciales para la atención. La mayoría de las veces, los perfiles de signos vitales encontraron mayores barreras percibidas debido al costo financiero que a la geografía.
- Tiempo Calidad Los valores también son bastante variables entre los países VSP, y casi todos muestran déficits importantes. En las muchas áreas donde faltan datos de calidad, el desempeño en Calidad es probablemente incluso peor de lo que muestran los datos disponibles, como sugiere un creciente cuerpo de investigación sobre sistemas de salud de alta calidad. De hecho, a los tres países VSP con los índices de calidad más altos les faltaba más de la mitad de sus indicadores. Los desafíos subyacentes en la calidad solo pueden verse y abordarse con inversiones intencionales en datos de calidad de la APS.
- Para Cobertura de servicio, donde hay mayor disponibilidad de datos, apenas más de la mitad de todas las personas en los países de VSP recibieron los servicios necesarios o recomendados, y el país con mejor desempeño apenas superó la cobertura 70%. Sin embargo, incluso cuando se dispone de una amplia gama de servicios, los líderes deben asegurarse de que los servicios sean efectivos y de alta calidad, razón por la cual se deben tener en cuenta todos los elementos del Desempeño.
Tres dominios del desempeño de la APS:
Acceso: La capacidad de las personas para obtener la atención primaria de salud que necesitan cuando la necesitan, sin importar dónde vivan o cuánto dinero tengan.
Calidad: Servicios de PHC que cumplen con los estándares necesarios para la atención integral, la continuidad de la atención, el centrado en la persona, la disponibilidad y competencia del proveedor y las prácticas de seguridad.
Cobertura del servicio: La proporción de la población que recibe la gama de servicios esenciales que necesita, incluidas las enfermedades infecciosas, la salud maternoinfantil y las enfermedades no transmisibles. Estas intervenciones se seleccionan de la Índice de cobertura de servicios UHC, y la gran mayoría puede prestarse a través de una sólida atención primaria de salud.
En conjunto, estos dominios revelan cuánto trabajo queda por mejorar para mejorar el desempeño de la atención primaria de salud. Mayor inversión en todas las áreas de desempeño, que también depende de fuertes pilares vecinos de financiamiento, capacidad y equidad.-Será necesario construir sistemas que satisfagan las necesidades de salud de las personas.
Desde una perspectiva de medición, el pilar de Desempeño, y la Calidad en particular, también destaca que los datos faltantes continúan representando un obstáculo importante para garantizar una atención primaria de salud sólida y equitativa.
Para completar este pilar del VSP, PHCPI recomendó un conjunto básico de indicadores de desempeño extraídos de conjuntos de datos de prestación de servicios globales. Además, la mayoría de los países VSP también complementaron su evaluación con datos extraídos de fuentes nacionales, lo que ilustra que el desempeño se puede evaluar de manera efectiva a través de una combinación de fuentes de datos locales y globales.
Como se muestra, a menudo faltaban datos en cada dominio de desempeño a pesar de estos esfuerzos innovadores para obtener información de fuentes locales y globales. Y aunque los países generalmente tenían más datos disponibles para la cobertura y el acceso al servicio, solo el 45% de los indicadores de calidad en el VSP tenían datos disponibles. Estas brechas significaron que algunas medidas importantes de la calidad de la APS, como la puntualidad, la motivación del proveedor y la coordinación de la atención, no podían incluirse en el VSP en absoluto.
Incluso para la Cobertura del Servicio de APS, que tiene la mayor disponibilidad de datos del Índice de Cobertura de UHC global, la imagen de los datos podría fortalecerse en el futuro. Por ejemplo, sabemos que es más probable que los países tengan datos disponibles sobre enfermedades infecciosas y salud maternoinfantil, y es menos probable que tengan datos sobre intervenciones de seguimiento para enfermedades no transmisibles, aunque combinadas, las ENT representan la principal causa de muerte prematura y discapacidad en todo el mundo. Esto significa que muchos países pueden estar perdiendo conocimientos fundamentales sobre cómo la atención primaria de salud gestiona y responde a estas necesidades de salud. Además, los líderes deben preguntarse no solo qué servicios se están prestando, sino cómo se están prestando, para que los países puedan moverse. de la fragmentación a la integración centrada en la persona.
De cara al futuro, es imperativo que los países sigan mejorando los procesos de recopilación de datos para satisfacer las necesidades de salud de las personas y fortalecer el desempeño de la APS. Con más y mejores datos de APS, los países pueden identificar dónde necesitan mejorar más y dirigir recursos a áreas que se pasan por alto, como la calidad, que pueden acelerar el progreso de la APS.
Desempeño en tres dominios, por país
Nota metodológica
El dominio de rendimiento analiza tres dimensiones clave de la prestación de servicios:- El acceso incluye mediciones de las barreras financieras y geográficas percibidas para la atención utilizando datos de las Encuestas demográficas y de salud (DHS) de USAID.
- Las medidas de calidad de la atención incluyen indicadores de atención integral, continuidad de la atención, centrado en la persona, disponibilidad y competencia del proveedor y prácticas de seguridad.
- La cobertura mide la proporción de la población que necesita servicios que los reciben. Estos servicios incluyen una amplia gama de servicios clínicos centrados en la atención primaria de salud, según el índice de cobertura de servicios de salud universal de los servicios de salud esenciales del informe conjunto OMS / Grupo del Banco Mundial de diciembre de 2017.
En los casos en los que no se disponía de una fuente global, se intentó identificar un indicador similar utilizando datos disponibles localmente relevantes para el dominio específico.
Brechas de datos en los índices de calidad, cobertura de servicio y acceso
Nota metodológica
Para permitir que los datos estén completos, algunos países utilizaron fuentes alternativas de datos disponibles localmente y apropiados al contexto para los indicadores. El equipo del informe de la PHCPI revisó todos esos indicadores para asegurarse de que se midieran conceptos similares y se excluyeran los indicadores en los casos en que las fuentes de datos alternativas no proporcionaran una medida comparable.
➕ Equidad
La equidad es un objetivo fundamental de la atención primaria de salud. Al evaluar exhaustivamente el alcance de las disparidades en el acceso, la cobertura y los resultados dentro de un sistema de salud, los países pueden identificar quién se está quedando atrás y avanzar más en su camino único hacia la Salud para Todos.
No podemos decir que un sistema de salud está funcionando bien si no está funcionando bien para todas las personas, especialmente las comunidades más vulnerables de un país.
Los VSP aprovechan los datos relacionados con tres fuentes comunes de disparidades en salud (riqueza, nivel de educación y la división rural y urbana) para evaluar tres dimensiones críticas de la equidad: acceso, cobertura y resultados. Para demostrar una prestación de servicios equitativa basada en la atención primaria de salud (APS), un país debe desempeñarse bien en las tres dimensiones.
Los datos de los VSP mostraron que todos los países, independientemente de sus ingresos o niveles de rendimiento o capacidad de la APS, tenían un margen significativo de mejora en al menos una dimensión de la equidad. Esto revela que los países no pueden basarse únicamente en una medida única de equidad para comprender si las comunidades están desatendidas y que no existe una fórmula o camino común para lograr la equidad.
Si bien el pilar de la equidad ayuda a proporcionar un primer “diagnóstico” de las inequidades, las causas fundamentales de un país a otro son difíciles de determinar sin información adicional. Por ejemplo, los países con más gasto público en APS también tendían a tener menores disparidades en las barreras de acceso percibidas debido al costo. Emparejar los datos de equidad con otros aspectos de la APS permite a los países explorar las posibles relaciones y fuentes de inequidad, así como las mejores formas de abordarlas.
El viaje de cada país hacia una atención médica equitativa será diferente. Más y mejores datos les ayudarán a elaborar planos de sistemas de salud que tengan una base sólida en la APS y la mejor oportunidad para brindar a todas las personas la atención que necesitan y merecen.
Valores de equidad de PHC por país
Valores de equidad de PHC por indicador
Valores de equidad de PHC por indicador
Nota metodológica
El pilar de la equidad se compone de tres indicadores clave. El indicador de "equidad en el acceso" utiliza datos de encuestas demográficas y de salud (DHS) del DHS STAT compilador para calcular diferencias en las barreras financieras percibidas para la atención entre los quintiles de riqueza más altos y más bajos del país. El indicador de "equidad en la cobertura" usmis datos del Monitor de Equidad Sanitaria de la OMS para evaluar la diferencia en la cobertura efectiva deservicios de salud infantil e infantil entre madres con educación secundaria en comparación con aquellas sin educación. El indicador de "equidad en los resultados" también utiliza datos del Monitor de Equidad en Salud de la OMS para indicar la diferencia en la mortalidad de niños menores de cinco años.ren residiendo en áreas urbanas y rurales del país VSP. Los países incluidos en las cifras son aquellos con datos completos de equidad.
Acceso
% con barreras percibidas debido al costo, por quintil de riqueza (menor ● vs. mayor ✚)
Cobertura
% de los servicios de RMNCH cubiertos, según la educación de la madre (sin educación ● frente a educación secundaria ✚)
Resultados
Tasa de mortalidad de menores de cinco años, por residencia (● rural vs. urbana ✚)
Signos vitales en acción
No hay dos países tendrá el mismo camino hacia una sólida atención primaria de salud.
CADA PAÍS TIENE UNA "HUELLA DIGITAL" DE APS ÚNICA
Si bien ahora existe un consenso mundial creciente sobre cómo debería ser una `` atención primaria de salud sólida '', el Los perfiles de signos vitales han confirmado, con absoluta claridad, que no hay dos estrategias nacionales para llegar allí que se vean exactamente iguales.
Una instantánea de los datos de los 23 perfiles de signos vitales revela concretamente que cada país comienza en un lugar muy diferente. Cada país tiene fortalezas y debilidades en la atención primaria de salud, y estas varían ampliamente, incluso dentro de los grupos de ingresos del país.
De ello se desprende que cada país debe adaptar su estrategia para aprovechar al máximo los recursos limitados y, en última instancia, encontrar el camino más eficiente y eficaz hacia una atención primaria de salud sólida y equitativa.
La pandemia de COVID-19 ha enviado una clara señal de que la atención primaria de salud no es lo suficientemente fuerte en todo el mundo. Sin embargo, los detalles específicos de la “huella digital” de la atención primaria de salud única de cada país —formada por generaciones de contextos locales e influencias globales— solo son visibles con más y mejores datos.
las fortalezas y deficiencias únicas de los países
* Valor 1 (anillo exterior) = Alto
Nota metodológica
Con el fin de crear el gráfico de los puntos fuertes y las brechas del perfil de signos vitales de los países, los indicadores seleccionados del perfil de signos vitales de cada pilar se trazaron en un gráfico de radar con su métrica original reescalado a una escala de 0 a 1, con 0 representando lo más bajo posible valor o datos faltantes; y 1 siendo el más alto:
- Para el "gasto en APS per cápita", el máximo se fijó en 200 USD.
- Para los indicadores de capacidad (gobernanza, insumos, salud de la población y gestión de instalaciones), Nivel 4 por alto Capacidad fue reescalado a 1 en este gráfico, a Nivel 3 a 75, a Nivel 2 a 0,50 y una Nivel 1 para baja capacidad para 0.25.
- Para la actuación indicadores (acceso, calidad, cobertura del servicio), un valor de 0 corresponde a 0 en este gráfico, y a valor de 100 en el Rendimiento índices corresponde a un 1 en este graph.
- Para los indicadores de equidad (acceso, cobertura, resultados), la disparidad se volvió a escalar con un 0 en este gráfico coincidir con el máximo di posibleesparcimiento del perfil de signos vitales (100 para acceso y cobertura y 200 para resultados), y a 1 en este gráfico que indica disparidad cero.
Los puntajes del Perfil de Signos Vitales de cada país fueron reescalados y mapeados en el gráfico radial. Las medianas también se calcularon entre países y se trazaron en el gráfico radial. En general, el gráfico refleja las calificaciones relativas de los países en determinados indicadores del perfil de signos vitales para demostrar su "huella digital" única o perfil de fortalezas y deficiencias.
las fortalezas y deficiencias únicas de los países
* Valor 1 = Alto
Nota metodológica
Con el fin de crear el gráfico de las fortalezas y brechas de VSP de los países, los indicadores de VSP seleccionados de cada pilar se trazaron en un gráfico de radar con su métrica original reescalado a una escala de 0 a 1, con 0 representando lo más bajo posible valor o datos faltantes; y 1 siendo el más alto:
- Para el "gasto en APS per cápita", el máximo se fijó en 200 USD.
- Para los indicadores de capacidad (gobernanza, insumos, salud de la población y gestión de instalaciones), Nivel 4 por alto Capacidad fue reescalado a 1 en este gráfico, a Nivel 3 a 75, a Nivel 2 a 0,50 y una Nivel 1 para baja capacidad para 0.25.
- Para la actuación indicadores (acceso, calidad, cobertura del servicio), un valor de 0 corresponde a 0 en este gráfico, y a valor de 100 en el Rendimiento índices corresponde a un 1 en este graph.
- Para los indicadores de equidad (acceso, cobertura, resultados), la disparidad se volvió a escalar con un 0 en este gráfico coincidir con el máximo di posibleesparcimiento del VSP (100 para acceso y cobertura y 200 para resultados), y a 1 en este gráfico que indica disparidad cero.
Los puntajes de VSP de cada país fueron reescalados y mapeados en el gráfico radial. Las medianas también se calcularon entre países y se trazaron en el gráfico radial. En general, el gráfico refleja las calificaciones relativas de los países en determinados indicadores de VSP para demostrar su "huella digital" única o perfil de fortalezas y deficiencias.
SEÑALES VITALES EN ACCIÓN: LECCIONES DE LOS PAÍSES
Con un perfil de signos vitales en la mano, los líderes puede ver dónde funciona o no su sistema y, lo que es más importante, por qué.
Esta información abre innumerables puertas al ayudar a los líderes a:
- Tomar decisiones informadas sobre dónde invertir el tiempo y los recursos.
- Realice un seguimiento del progreso y comunique estas actualizaciones a los mandantes o patrocinadores.
- Obtenga nuevos conocimientos sobre tendencias de larga data o brechas sorprendentes
Eche un vistazo a cómo Ghana, Malasia y Mozambique están utilizando sus signos vitales para impulsar mejoras en el sistema de salud.
Haga clic en un país para obtener más información.
Creación de un plan de acción basado en evidencias para una atención primaria de salud sólida

Ghana was among the first 11 countries to create a Vital Signs Profile and present it at the Global Conference on Primary Health Care in Kazakhstan in 2018. Just as meaningful as the results were the participatory processes that led up to and followed this moment — ultimately culminating in an evidence-based national Strategic Implementation Plan for PHC.
Desde el comienzo del proceso del Perfil de Signos Vitales, los líderes del Servicio de Salud de Ghana enfatizaron la importancia de que las partes interesadas ghanesas se responsabilicen en todos los niveles, de modo que los resultados puedan institucionalizarse e integrarse en las estructuras existentes siempre que sea posible. Para que esto suceda, convocaron un grupo de trabajo técnico de múltiples partes interesadas que impulsó el proceso de poblar el Perfil de Signos Vitales de Ghana para resonar en un contexto local, mientras que los socios de PHCPI brindaron orientación técnica y apoyo de facilitación.
Una vez completado, el Perfil de signos vitales de Ghana reflejó varias fortalezas clave del sistema de salud, aprovechando décadas de inversión en atención primaria de salud. Por ejemplo, Ghana se destacó por tener un cuadro claro de trabajadores de la salud que estaban adecuadamente capacitados, asalariados y distribuidos entre la población, y cuyas responsabilidades principales estaban relacionadas con la atención primaria de salud, solo un legado importante de la pionera planificación de la salud basada en la comunidad de Ghana. and Services (CHPS), establecido en la década de 1990.
El Perfil de Signos Vitales también demostró varias áreas clave de mejora, incluida la garantía de estructuras de gestión claras a nivel de las instalaciones y el seguimiento del suministro de medicamentos y equipos esenciales.
Estos resultados del perfil de signos vitales se pusieron en práctica de inmediato. Con el apoyo de una subvención del Trailblazer Opportunity Fund de PHCPI, los signos vitales de Ghana se distribuyeron ampliamente a las partes interesadas a nivel nacional, regional, distrital y de establecimientos de salud. Esto ayudó a sentar las bases para talleres regionales con más de 70 gerentes superiores para definir prioridades para un Plan de Implementación Estratégico nacional para la atención primaria de salud. Según las partes interesadas clave, el proceso de completar y difundir el perfil de signos vitales jugó un papel importante en la sensibilización de los tomadores de decisiones clave sobre la "salud" de la atención primaria de salud en Ghana; crear consenso sobre estrategias clave para corregir las deficiencias; e informar las nueve prioridades principales para el Plan de Implementación Estratégico (ver recuadro) - cada uno junto con acciones a corto, mediano y largo plazo.
Al final del día, innumerables partes interesadas comentaron más tarde que el proceso participativo para producir y aprovechar el perfil de signos vitales fue tan valioso como los resultados, lo que generó una participación significativa de las partes interesadas y una aceptación que permitió una comprensión rigurosa y una instantánea de la atención primaria de salud en Ghana para ser adoptada y traducida a la acción.
Alinear los sistemas de atención médica públicos y privados para satisfacer las necesidades de las personas
Después de completar un Perfil de signos vitales parcial en 2018, el Ministerio de Salud de Malasia decidió recopilar datos sobre las medidas de capacidad completando un Modelo de progresión de la APS en 2020. Deseaban continuar mejorando la medición integral de la atención primaria de salud en Malasia, incluida la calidad de la atención. ; y aumentar la capacidad de Malasia para comparar y mostrar su progreso a escala mundial.
El Ministerio de Salud también planteó preguntas específicas, a saber, cómo comprender e integrar mejor los sistemas de salud públicos y privados del país.
Al igual que muchos países, Malasia ofrece servicios de atención primaria de la salud a través de proveedores públicos y privados, con más de 3000 instalaciones públicas y más de 6000 instalaciones privadas. Aunque hay más instalaciones privadas en todo el país, el sector público representa aproximadamente 64% de la utilización de la atención primaria de salud en el país. El sector público está fuertemente subsidiado por el gobierno, mientras que el sector privado cobra tarifas de usuario a los pacientes.
El Modelo de Progresión destacó que los sistemas de información son una fortaleza particular del sector de salud pública de Malasia, desde el registro exitoso del 90-99% de todos los nacimientos y muertes en el país hasta el mantenimiento de registros de atención personal a largo plazo en el 91% de las clínicas de salud pública. Malasia también recopila periódicamente actualizaciones sobre el estado de salud de todos los establecimientos públicos de atención primaria de salud. Más allá de informar la atención y la administración directa del paciente en las comunidades, los datos de esta instalación se alimentan en un almacén de datos de salud centralizado de Malasia que respalda una gobernanza sólida y una planificación informada a nivel nacional.
En comparación, las instalaciones del sector privado de Malasia no estaban tan integradas en los sistemas de información del país. Si se aprovechan también para apoyar al sector privado, estos sistemas podrían ayudar a impulsar la calidad y la capacidad de respuesta en todas las instalaciones.
El Ministerio de Salud se comprometió a incluir una mirada cercana al sector privado en su evaluación del Perfil de Signos Vitales. El modelo de progresión permitió al Ministerio de Salud desenterrar información específica y procesable, que incluye:
- Exactamente dónde y cuántas instalaciones privadas no tenían datos integrados en los sistemas de información existentes.
- Qué instalaciones tienen la aprobación reglamentaria para entregar medicamentos esenciales o el equipo requerido que funcione bien.
Ahora, el gobierno está explorando formas de abordar las lagunas de datos restantes y fortalecer la coordinación con los sectores público y privado, basándose en el reciente lanzamiento de una plataforma basada en la web para facilitar la recopilación de datos de los profesionales privados. El país revisará los instrumentos legislativos actuales como la Ley de Servicios e Instalaciones de Salud Privada y evaluará el potencial para un uso ampliado de registros médicos electrónicos, encuestas y auditorías para institucionalizar aún más la recopilación de datos del sector privado.
La próxima Política Nacional para la Calidad en la Atención de la Salud, que se espera se lance en octubre de 2021, también reflejará vías adicionales para fortalecer el compromiso entre ambos sectores para fortalecer la prestación de atención primaria de salud.
Fortalecimiento de los sistemas de información locales y nacionales durante COVID-19
En el último año, Mozambique completó su Perfil de signos vitales en medio de la pandemia de COVID-19. El Ministerio de Salud aprovechó rápidamente los resultados de la evaluación para desarrollar el Plan Estratégico 2020-2024 del país para el sector de la salud. Si bien el plan estratégico anterior para 2014-2019 se basó en los principios rectores de la atención primaria de salud, se retrasó en el uso de pruebas y datos para informar e implementar políticas y planes concretos para fortalecer el sistema de salud. Los datos del Perfil de Signos Vitales, incluido el Modelo de Progresión, ayudaron a enfocar claramente las áreas de mejora y dar forma a una variedad de iniciativas de atención primaria de salud, desde la elaboración de nuevas políticas del sector de la salud hasta la formulación de planes de inversión para el Fondo Mundial y el Mecanismo de Financiamiento Mundial.
Mozambique pudo aprovechar un conjunto de datos excepcionalmente rico para completar su Perfil de signos vitales, particularmente a nivel subnacional, debido a los esfuerzos para desarrollar recursos como Tarjetas de puntaje comunitario e Informes de balance de desempeño que se utilizan en 75% de distritos y 75% de los establecimientos de salud. Esto ayudó a las partes interesadas del gobierno a identificar claramente y realizar un seguimiento de los objetivos a nivel nacional, provincial y de distrito. Fundamentalmente, el Perfil de Signos Vitales identificó que en todos los niveles a nivel nacional se necesita más inversión en los componentes fundamentales de la atención primaria de salud, elementos como la disponibilidad de medicamentos esenciales, equipo básico y personal de salud.
Los datos también revelaron diferencias clave entre los niveles del sistema de salud en los recursos y la implementación de la atención primaria de salud. La identificación de estas brechas ha sido fundamental a medida que Mozambique continúa trabajando para descentralizar la gobernanza administrativa y financiera del sistema de salud. El país pudo actuar rápidamente para abordar una brecha clave en el uso de sistemas de información para responder a la pandemia de COVID-19. Aunque Mozambique tiene un sistema electrónico de monitoreo y evaluación, el Modelo de Progresión reveló que no se estaba implementando por completo en instalaciones más bajas a nivel comunitario. La limitada capacidad analítica y la dependencia de los registros en papel en la mayoría de los centros de salud contribuyeron a la mala calidad de los datos, lo que socavó la capacidad del sistema para respaldar la toma de decisiones eficaz.
Esta idea influyó en la decisión de Mozambique de implementar un nuevo sistema de vigilancia en las instalaciones a nivel comunitario para capturar síntomas similares a los de la gripe como parte de la respuesta nacional al COVID-19. Se designaron puntos focales locales para capturar y transcribir los indicadores COVID-19 en la base de datos nacional, proporcionando información más oportuna y completa para apoyar al Ministerio de Salud en la planificación de la respuesta COVID-19 y la asignación de recursos.
23 países y contando
Hasta la fecha, 23 países se han asociado con PHCPI para completar su perfil de signos vitales, cada uno de los cuales revela una historia única. Más perfiles de signos vitales están en camino. Seleccione cualquier país del mapa para obtener más información.■ en curso ■ finalizado
Nota metodológica
Los países sombreados en azul oscuro en el mapa finalizaron su perfil de signos vitales en algún momento entre 2018 y septiembre de 2021. Los países sombreados en azul claro están trabajando activamente en su evaluación del perfil de signos vitales a partir de septiembre de 2021, definido aquí como cualquier país que haya comenzado oficialmente el evaluación o devolvió una carta firmada del Ministerio de Salud indicando el compromiso de completar un Perfil de Signos Vitales. Más allá de los países que se destacan aquí, muchos más se están involucrando con PHCPI de diferentes maneras para mejorar la recopilación de datos de APS a nivel nacional o subnacional o traducir los datos en acción.
Ampliando el progreso
Nosotros necesitamos más y mejores datos a nivel mundial y subnacional para acelerar el progreso en la atención primaria de salud.
Si bien es un gran paso adelante, estos 23 perfiles de signos vitales son solo el comienzo. Para acelerar el progreso en la atención primaria de salud y hacer que cada inversión cuente, ahora es el momento de asegurarse de que todos los países comprendan claramente su “huella digital” de atención primaria de salud única, así como de cómo traducir esa información en acciones.
Sobre la base de las lecciones de la primera generación de perfiles de signos vitales, todavía se necesita una gran cantidad de trabajo para llenar las lagunas de datos de atención primaria de salud, perfeccionar y escalar las herramientas de medición.
Por ejemplo, en los pilares del perfil de signos vitales, la calidad sigue siendo el aspecto menos medido de la atención primaria de salud. Rendimientoy, por lo tanto, debe estar en el radar de todos los líderes para priorizar. También se necesitan datos más matizados sobre el financiamiento y la equidad de la APS para garantizar que los sistemas de salud respondan a las necesidades de todos, sin causar dificultades financieras.
A medida que los sistemas de salud están sobrecargados hasta un punto de ruptura, desde el COVID-19 hasta la crisis climática y el aumento de las desigualdades dentro y entre los países, debemos aumentar radicalmente la calidad y cantidad de los datos de APS disponibles para los tomadores de decisiones y los ciudadanos comunes.
Esto significa examinar detenidamente no solo qué información están recopilando los países, sino cómo la están recopilando y entendiendo, y quién es más probable que la use y se beneficie de ella. Estos cambios clave necesarios en la medición de la APS van de la mano con todos los pilares de una atención primaria de salud sólida.
Cambios clave necesarios en la medición de la APS
FINANCIACIÓN
Los líderes pueden trabajar para garantizar que los principales mecanismos de los países para estandarizar, recopilar, analizar y notificar datos de la APS, en particular para el financiamiento de la APS, sean adecuados para su propósito en un panorama de sistemas de salud en evolución. Por el momento, se están haciendo los mejores esfuerzos con la infraestructura existente, pero muchos de estos sistemas de datos no fueron diseñados para delinear y comprender los gastos específicos de APS. Se necesitan inversiones para alinear estos sistemas de datos en torno a una definición común de atención primaria de salud y ayudar a los líderes a captar los matices locales clave, como de dónde proviene la financiación de la atención primaria de salud, quién asume los costos y cómo se asignan los fondos. Ésta es la única manera de asegurarse de que la atención primaria de salud cuente con los recursos necesarios y no cause dificultades económicas a quienes más la necesitan.
Capacidad
La medición del sistema de salud debe estar dirigida e impulsada por las personas y comunidades a las que se pretende ayudar. En esencia, una atención primaria de salud sólida depende de un fuerte compromiso de la comunidad, entre otras cosas porque es la mejor manera de garantizar que el sistema de salud responda a las diversas necesidades de las personas. Esto también se aplica a la medición de la atención primaria de salud. Las partes interesadas locales deben participar en las decisiones de datos, incluida la recopilación y el análisis, para comprender cómo debería ser una atención primaria de salud sólida, saber cómo está funcionando su sistema y crear un ciclo positivo de acción y rendición de cuentas. El proceso en sí debe basarse en las necesidades únicas de una comunidad y aprovechar todos los recursos de datos disponibles, tanto cualitativos como cuantitativos, para abordar aspectos más difíciles de medir, como la gobernanza, la salud de la población y la gestión.
Rendimiento
Los países y los donantes deben priorizar la armonización de la recopilación de datos en la salud mundial—Por ejemplo, en múltiples encuestas de hogares e instalaciones—y enfatizar la medición de las funciones de atención primaria y un enfoque de atención primaria de salud como principios organizativos para la prestación de servicios. Esto requerirá un desarrollo adicional de nuevos indicadores y preguntas de encuestas específicos de la APS, pero es una forma concreta de avanzar hacia sistemas de salud que centren a las personas y sus experiencias, en lugar de enfermedades o áreas temáticas únicas. Además, esto ayudará a que la recopilación de datos sea más eficiente y eficaz.
Capital
La equidad debe estar al frente y en el centro de todos los esfuerzos de medición del sistema de salud, especialmente para la atención primaria de salud. Una atención primaria de salud sólida es un vehículo crucial para reducir las desigualdades de todo tipo y, finalmente, garantizar la salud para todos, incluidos los marginados y los más vulnerables. Más y mejores datos sobre quién se beneficia más y menos del sistema de salud es la única forma de saber si la promesa de la atención primaria de salud y, en última instancia, la cobertura universal de salud, se está cumpliendo en la práctica.
Invertir en sistemas de medición y datos mejorados de la APS no es "agradable", sino una necesidad para garantizar la atención primaria de salud integrada, centrada en las personas y de calidad que las personas de todo el mundo exigen. Si más líderes a nivel nacional, subnacional y mundial se comprometen con más y mejores datos para la atención primaria de salud, pueden ayudar a acelerar los cambios estructurales cruciales en la forma en que se diseña, financia y brinda la atención primaria de salud en el futuro, incluidos los cuatro cambios fundamentales destacados recientemente en un Informe emblemático del Banco Mundial sobre la reinvención de la atención primaria de salud después del COVID-19.
Mirando hacia el futuro
Resumen: hemos recorrido un largo camino
La creación de la primera generación de perfiles de signos vitales representó un importante paso adelante para la medición de la atención primaria de salud y la experiencia de aprendizaje de todos los países y partes interesadas involucradas.

Los signos vitales de la APS demostraron que es posible dar voz a los sistemas de salud y, al escucharlos, los líderes pueden acelerar el progreso hacia una atención primaria de salud sólida. Por último, podemos decir con confianza que es posible definir y medir el progreso con respecto a los objetivos comunes de atención primaria de salud, incluidos aquellos que históricamente han sido más difíciles de medir, como la capacidad de atención primaria de salud, la calidad de la atención o la capacidad de respuesta a las necesidades de la comunidad. Este es un paso crucial hacia una mayor y mejor inversión, un intercambio de conocimientos más útil dentro y entre países, y una mayor responsabilidad política que nunca. Ahora que sabemos cómo son los pilares sólidos de la atención primaria de salud y cómo se pueden medir, y tenemos datos de 23 países para demostrarlo.Es necesario que los países incorporen un enfoque de atención primaria de salud en todos los esfuerzos para fortalecer los sistemas de salud y recopilar datos de salud en el futuro. Esto ayudará a los países a armonizar las inversiones, mejorar la forma en que se prestan los servicios y lograr la cobertura sanitaria universal, asegurando que las personas estén centradas en cada paso del camino.

No hay dos países que tengan la misma estrategia de atención primaria de salud, y los datos sólidos de la APS pueden ayudar a los líderes a adaptar su enfoque para maximizar el impacto. Los perfiles de signos vitales demuestran que cada país comienza con una “huella digital” única de fortalezas y debilidades en todos los ámbitos de la atención primaria de salud. Si bien puede haber ciertos dominios de la atención primaria de salud que requieren atención en muchos países, las áreas precisas de mejora y sus causas subyacentes varían significativamente de un país a otro. La recopilación de datos sólidos de APS ayuda a garantizar que los líderes no tomen decisiones críticas en la oscuridad, especialmente cuando están en juego vidas, medios de vida y recursos limitados. Cuando se lanzó PHCPI por primera vez en 2015, no era posible revelar esas "huellas digitales" tan claramente como podemos hoy, lo que nos hace optimistas de que incluso hallazgos más nítidos pueden estar a la vuelta de la esquina. Además, los países han demostrado que el proceso de desarrollo de cada Perfil de Signos Vitales único es a menudo tan valioso como el resultado final, involucrando a las partes interesadas clave, asegurando que los esfuerzos de recopilación de datos se adapten y contextualicen localmente y, en última instancia, generen más voluntad política para traducir la información en acción. .

Ahora, se necesitan más y mejores datos de APS para que los líderes de todos los países, incluso a nivel subnacional, puedan escuchar lo que sus sistemas de salud tienen que decir sobre el estado de la atención primaria de salud. Iluminar los signos vitales de 23 países no es suficiente. Necesitamos aumentar radicalmente la calidad y la cantidad de datos de APS disponibles para los tomadores de decisiones y los ciudadanos comunes de todo el mundo, captando los matices nacionales y subnacionales que son fundamentales para el éxito. Esto también requiere una nueva mirada al 'qué', 'cómo' y 'quién' de la medición de la atención primaria de salud, de modo que nuestros datos sean realmente adecuados para el propósito de alimentar nuestro objetivo común: un mundo donde todas las personas y comunidades pueden obtener los servicios de salud de calidad que necesitan, sin dificultades financieras.
Un punto de inflexión para la medición de la APS
En febrero de 2022, la Organización Mundial de la Salud y UNICEF, dos socios principales de PHCPI, publicaron conjuntamente el hito mundial Marco de medición de la atención primaria de salud e Indicadores, el marco de medición oficial en apoyo de la Declaración de Astana y correspondiente Marco operativo de la APS. Este es el primer marco de medición y monitoreo de la atención primaria de salud aprobado y normativo a nivel mundial y representa una oportunidad fundamental para acelerar el progreso a escala mundial.
Todos los socios de PHCPI se enorgullecen de haber contribuido a este nuevo marco, informados por el trabajo de medición inicial de PHCPI, las alianzas sólidas con los países y las lecciones del viaje del perfil de signos vitales.
Los socios de PHCPI están comprometidos a ayudar a respaldar y aprovechar este nuevo impulso global para obtener más y mejores datos de APS, que tiene el potencial de inspirar una mayor inversión en atención primaria de salud, estandarizar y optimizar aspectos clave de los esfuerzos de recopilación de datos de APS y apoyar a líderes y defensores. para crear un ciclo muy necesario de acción y rendición de cuentas.
Después de décadas de compromisos, es hora de que los líderes cumplan la promesa de una atención primaria de salud sólida para ayudar a manejar la crisis actual de COVID-19, desarrollar la resiliencia a las amenazas futuras y, finalmente, lograr la Salud para Todos. Con más y mejor medición, es posible.
Cuatro décadas de promoción
1978
La histórica Declaración de Alma-Ata es respaldada en la Conferencia Internacional sobre Atención Primaria de Salud en Kazajstán. Esta es la primera vez que los líderes mundiales se comprometen a lograr la Salud para Todos, dando prioridad a la atención primaria de salud.
Lee mas →
2008
La Organización Mundial de la Salud (OMS) publica un histórico Informe sobre la salud en el mundo: “Atención primaria de salud: ahora más que nunca ”. Leer más →
2015
Al margen de la Asamblea General de la ONU, los líderes mundiales respaldan por unanimidad los Objetivos de Desarrollo Sostenible (ODS), incluida la meta 3.8: cobertura sanitaria universal. Al día siguiente, se lanza oficialmente la Iniciativa de Desempeño de la Atención Primaria de Salud. Leer más →
2018
En el 40th El aniversario de Alma-Ata, la Conferencia Mundial sobre Atención Primaria de Salud en Astana, Kazajstán, marca el compromiso renovado del mundo con una atención primaria de salud sólida como piedra angular de la cobertura sanitaria universal y los ODS relacionados con la salud. En este contexto, 11 países pioneros se unen a PHCPI para lanzar los primeros perfiles de signos vitales. Leer más →
2019
En la Reunión de Alto Nivel de la ONU sobre Cobertura Universal de Salud, los líderes mundiales respaldan la declaración política sobre salud más ambiciosa y completa de la historia. La atención primaria de salud se destaca como clave para mantener la calidad de la atención e invertir más e invertir mejor. Leer más →
2022
La OMS y UNICEF lanzan conjuntamente el hito Marco de medición e indicadores de atención primaria de salud, en apoyo de la Declaración de Astana.
Foto de encabezado: © Gates Archive / Saumya Khandelwal
Foto de pie de página: © Gates Archive / Daniel Lanari
La Iniciativa de Desempeño de la Atención Primaria de la Salud (PHCPI) fue una asociación dedicada a transformar el estado mundial de la atención primaria de la salud, comenzando con una mejor medición. Cuando se publicó, el contenido de este informe representaba la posición de la asociación en su conjunto, aunque no reflejaba necesariamente la política oficial o la posición de ninguna organización socia específica. Con la conclusión de la asociación a fines de 2022, este informe está alojado y administrado por el Banco Mundial y no se debe considerar que el contenido refleje necesariamente la política oficial o la posición de ninguna organización socia anterior de PHCPI. Toda responsabilidad por la interpretación del contenido, y cualquier acción u omisión realizada con base en la información puesta a disposición, recae en el usuario.
Informe publicado en octubre de 2021. Sección "Mirando hacia el futuro: un punto de inflexión para la medición de la APS" revisada a principios de 2022 para reflejar el lanzamiento del Marco de medición e indicadores de atención primaria de salud. La sección "Tomar medidas" se revisó en marzo de 2023 para reflejar el nuevo PHC Digital Hub y los recursos del perfil de signos vitales (Beta) de segunda generación de la asociación PHCPI.







